Ограничения в диете при подагре: что категорически нельзя есть
- Ограничения в диете при подагре: что категорически нельзя есть
- Связанные вопросы и ответы
- Что такое подагра
- Как подагра влияет на пищеварение
- Какие продукты категорически нельзя есть при подагре
- Какие продукты можно есть при подагре
- Какие продукты можно есть в ограниченных количествах при подагре
- Какие продукты можно заменить на более безопасные при подагре
- Как питание влияет на симптомы подагры
- Как питание влияет на лечение подагры
- Как правильно планировать рацион при подагре
- Какие продукты можно добавить в рацион при подагре для получения необходимой питательной ценности
Ограничения в диете при подагре: что категорически нельзя есть
Лечебное меню основано на принципах здорового питания. Его несложно соблюдать ведь список разрешенных продуктов достаточно большой:
- нежирное мясо (курица, кролик, индюшка) и яйца;
- нежирная рыба (судак, минтай, треска, др.) и морепродукты;
- кисломолочные продукты (йогурт, кефир, мацони, ряженка, др.);
- овощи и зелень (кабачок, капуста, морковь, картошка, баклажаны, огурцы, тыква, укроп, кинза, др.);
- фрукты и ягоды (зеленые яблоки, груши, сливы, клюква, брусника, арбуз, апельсины, лимоны, др.);
- растительное (предпочтительно оливковое, льняное) и сливочное масло;
- разные виды каш (овсяная, рисовая, перловая, др.) и макароны;
- зефир, пастила, мед, джемы и варенье, конфеты без шоколада;
- все виды орехов и семечек, сухофрукты (кроме сушеного винограда).
Рыбу, мясо и яйца можно употреблять не чаще 3 раз в неделю (объем порции не более 150 граммов). В ограниченном количестве разрешены некоторые овощи: помидор (не более 2 штук в сутки), грибы, зеленый лук, редис, спаржа, цветная капуста. Нежирное молоко можно только добавлять в каши.
Диета при подагре у женщин и мужчин предполагает достаточное употребление чистой и щелочной воды. Также пациенту рекомендуется пить огуречный сок, фруктовые компоты, ягодные морсы, квас, зеленый чай.
Если подагра прогрессирует на фоне ожирения, сахарного диабета или атеросклероза, диета ужесточается. Больному рекомендуют строго контролировать суточную калорийность меню, снизить потребление жиров и углеводов. А также регулярно сдавать анализы на уровень холестерина и сахара в крови.
Ограничения в диете при подагре: что категорически нельзя есть.
Для эффективного лечения подагры, важно не только знать, что можно есть, но и что категорически нельзя. В противном случае, подагра может прогрессировать, и это может привести к осложнениям.
Противопоказанные продукты
- Острый соус - он может раздражать желудок и ухудшать состояние пациента.
- Кофе - кофеин может усиливать болевые ощущения и ухудшать общее состояние.
- Крепкий алкоголь - он может ухудшать состояние пациента и осложнять лечение.
- Готовые изделия - они могут содержать вредные добавки, которые ухудшают состояние пациента.
- Масло - оно может быть высококалорийным и содержать вредные жиры, которые ухудшают состояние пациента.
- Острый хлеб - он может раздражать желудок и ухудшать состояние пациента.
- Сахар - он может ухудшать состояние пациента, особенно если он имеет проблемы с сахарным диабетом.
Важно помнить, что каждому пациенту индивидуально, и что категорически нельзя есть может быть разным. Consult with your doctor to determine the best diet plan for your specific needs.
Источник: https://semejnayaferma.ru/stati/podagra-i-dieta-chto-kategoricheski-nelzya-est-pri-etom-zabolevanii
Связанные вопросы и ответы:
Вопрос 1: Что такое подагра
Ответ: Подагра - это хроническое воспаление суставов, которое может привести к деформации и ограничению движений. Она вызывается неправильным расщеплением мочевой кислоты, которая затем кристаллизуется и накапливается в суставах, вызывая сильную боль и воспаление.
Вопрос 2: Какие продукты категорически нельзя есть при подагре
Ответ: При подагре категорически нельзя есть продукты, которые содержат большое количество мочевой кислоты. Это, например, говядина, свинина, колбасы, рыба, морепродукты, грибы, овощи из группы бобовых, а также фрукты и ягоды, содержащие много углеводов. Также следует избегать алкоголя, кофе и продуктов, содержащих много углеводов.
Вопрос 3: Можно ли есть мясо при подагре
Ответ: Нет, мясо категорически не рекомендуется при подагре, так как оно содержит большое количество мочевой кислоты. Вместо этого можно выбирать продукты с низким содержанием мочевой кислоты, такие как курица, индейка, яйца, молоко и творог.
Вопрос 4: Можно ли есть рыбу при подагре
Ответ: Нет, рыба категорически не рекомендуется при подагре, так как она содержит большое количество мочевой кислоты. Вместо этого можно выбирать продукты с низким содержанием мочевой кислоты, такие как курица, индейка, яйца, молоко и творог.
Вопрос 5: Можно ли есть морепродукты при подагре
Ответ: Нет, морепродукты категорически не рекомендуются при подагре, так как они содержат большое количество мочевой кислоты. Вместо этого можно выбирать продукты с низким содержанием мочевой кислоты, такие как курица, индейка, яйца, молоко и творог.
Вопрос 6: Можно ли есть овощи при подагре
Ответ: Нет, некоторые овощи категорически не рекомендуются при подагре, такие как бобовые, помидоры, артишоки и бобовые. Вместо этого можно выбирать овощи с низким содержанием мочевой кислоты, такие как капуста, брокколи, цветная капуста и шпинат.
Вопрос 7: Можно ли есть фрукты и ягоды при подагре
Ответ: Нет, некоторые фрукты и ягоды категорически не рекомендуются при подагре, такие как клубничные, виноград, апельсины и абрикосы. Вместо этого можно выбирать фрукты и ягоды с низким содержанием мочевой кислоты, такие как яблоки, груши, персики и сливы.
Вопрос 8: Можно ли пить кофе и алкоголь при подагре
Ответ: Нет, кофе и алкоголь категорически не рекомендуются при подагре, так как они могут усилить воспаление и вызвать боль. Вместо этого можно выбирать безалкогольные напитки, такие как вода, чай и натуральные соки.
Что такое подагра
Издавна подагру называли «болезнью королей или королевой болезней», «панской хворобой» и даже считали признаком гениальности. Подагрой болели очень многие известные люди, оставившие след в мировой истории. Это были люди гениальные: Исаак Ньютон, Альберт Эйнштейн, Чарльз Дарвин, Петр I, Лев Толстой, Микеланджело, Леонардо да Винчи, Александр Македонский. В поэме
Относительно недавно стало известно, что мочевая кислота по структуре схожа с кофеином и оказывает кофеиноподобное действие, то есть стимулирует умственную деятельность. У людей с выдающимися умственными способностями отмечается повышенный уровень мочевой кислоты, даже если они не страдают подагрой. Существует масса предположений на этот счет, но точного механизма этого явления ещё мировая наука объяснить не может. Таким образом, все пациенты с диагнозом подагра имеют шанс стать в
В настоящее время подагра — это одно из самых распространенных заболеваний суставов у лиц старше 40 лет, чаще у мужчин . Мужчины заболевают подагрой в 9–10 раз чаще женщин. Пик заболеваемости наблюдают у мужчин в возрасте 40–50 лет, а у женщин в возрасте старше 60 лет. Это связано с тем, что женские половые гормоны эстрогены благоприятно влияют на обмен пуринов и обладают хорошим урикозурическим действием (хорошо выводят мочевую кислоту с мочой).
Как подагра влияет на пищеварение
Характерное отличие болезни – несимметричное поражение суставов. Чаще в первую очередь страдает большой палец одной из нижних конечностей. Также могут затрагиваться фаланги пальцев и лучезапястные суставы. В дальнейшем нередко заболевание распространяется и на другие сочленения.
Приступ возникает внезапно, чаще всего ночью. Он проявляется:
- острой болью в суставе;
- синюшностью кожи и припухлостью над пораженным участком;
- ознобом, повышением температуры до 38о и выше;
- полной потерей суставом подвижности.
Болезненные ощущения усиливаются при малейшем прикосновении к суставу и не всегда снимаются анальгетиками. Днем их интенсивность несколько уменьшается, а к ночи возрастает снова. Сильная боль сохраняется до 3-х дней, затем постепенно стихает. В среднем приступ длится от 3-х дней до недели.
Частота приступов может быть разной – от 1-го раза в полгода до нескольких лет. Их число увеличивается по мере прогрессирования болезни. Со временем приступы становятся менее острыми, но более длительными, а процесс распространяется на все большее число суставов. При длительном течении у 50-60% пациентов образуются тофусы – белые или желтые узелки, внутри которых скопились ураты. Они возникают на пальцах верхних и нижних конечностей, ушных раковинах, стопах, коленных и локтевых суставах. Тофусы безболезненны, но иногда самопроизвольно вскрываются, причиняя довольно сильную боль.
Подагру нельзя излечить полностью. Но соблюдение диеты и отказ от вредных привычек значительно снижают частоту приступов.
Какие продукты категорически нельзя есть при подагре
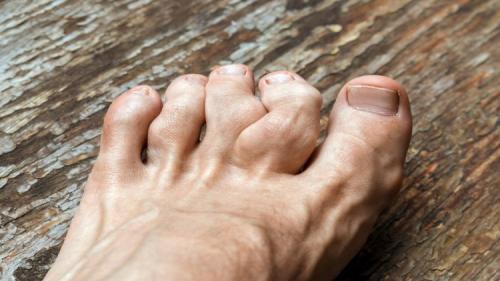
Как мы уже сказали, подагра – это заболевание, развивающееся на фоне метаболических расстройств. Говоря конкретнее, при этой болезни в организме нарушается обмен пуринов, что ведет к отложению в различных тканях солей мочевой кислоты. В первую очередь, при таком патологическом процессе затрагиваются суставы, за счет чего возникает рецидивирующий острый артрит. В дальнейшем соли мочевой кислоты могут откладываться и в почках, что приводит к мочекаменной болезни и почечной недостаточности.
Первое классическое описание подагры было сделано в 1683 году английским врачом-клиницистом Th. Sydenham. В 1883 году было установлено повышение уровня мочевой кислоты в крови при этом заболевании. В 1889 году в суставной жидкости человека с таким диагнозом были обнаружены кристаллы уратов. Окончательная роль солей мочевой кислоты в развитии острого подагрического артрита была установлена только в 1961 году.
На сегодняшний момент подагра считается достаточно редко встречающейся патологией. На территории США и Европы данная болезнь выявляется примерно у 2 процентов населения. Пик заболеваемости у мужчин приходится на возраст от сорока до пятидесяти лет, а у женщин – после шестидесяти лет. Примечательно то, что такой патологический процесс значительно (более чем в семь раз) чаще встречается у представителей мужского пола. В молодом возрасте эта патология диагностируется крайне редко.
В 2013 году были опубликованы результаты работы группы ученых из Научно-исследовательского института ревматологии г. Москвы. Проводилось обследование 340 больных подагрой (51 женщина и 289 мужчин). В результате было установлено, что у женщин подагра протекает тяжелее, чем у мужчин. У них быстрее формируется хронический артрит и раньше появляются тофусы.
В зависимости от причины развития принято выделять три варианта подагры:
- Почечный вариант;
- Метаболический вариант;
- Смешанный вариант.
Почечный вариант имеет место в том случае, если произошло нарушение выделения мочевой кислоты из организма. При метаболическом варианте отмечается чрезмерно активное образование мочевой кислоты. Смешанный вариант характеризуется проблемами и с экскрецией, и с излишним образованием мочевой кислоты.
В первую очередь, подагра бывает связана с генетической предрасположенностью, а именно с гипофункцией ферментов, принимающих участие в обмене пуринов. К другим предрасполагающим факторам относятся чрезмерное употребление пищи с высоким содержанием пуринов, в особенности красного мяса, злоупотребление алкоголем, избыточная масса тела. Хронические заболевания почек и сердечно-сосудистой системы, бесконтрольный прием некоторых видов лекарственных препаратов, например, диуретиков – все этого также может спровоцировать первичный приступ подагры .
Подагра может протекать в нескольких клинических формах. Ее основным симптомом в классических случаях является острый болевой приступ в области плюснефалангового сустава первого пальца стопы. Боль имеет чрезвычайно выраженный характер, двигательная активность в суставе нарушается. При осмотре можно увидеть отек и покраснение кожи в проекции пораженной области. Спустя несколько суток клинические проявления стихают, однако затем возникают повторные приступы подагрической атаки.
Подагра, лечение которой не проводилось, зачастую становится причиной вторичного поражения почек.
Источник: https://semejnayaferma.ru/stati/podagra-i-dieta-chto-kategoricheski-nelzya-est-pri-etom-zabolevanii
Какие продукты можно есть при подагре
Гипопуриновая диета при подагре основана на ощелачивании, то есть в рацион вводятся щелочные продукты – растительная и молочная пища. Если нет противопоказаний, рекомендуется пить больше воды – дневная норма жидкости должна составлять в среднем 2.5 литра.
К запрещенным относятся продукты, содержащие щавелевую кислоту – особенно много ее в шпинате и ревене. Ограничивается количество соли до 10 г/сут, сокращается употребление белков и жиров. Если есть лишний вес, желательно уменьшить объем углеводистой пищи.
Мясо и рыбу необходимо предварительно отваривать, а затем готовить из них запеканки, жаркое или рулеты. Во время варки вредные вещества переходят в бульон, поэтому использовать его для приготовления первых блюд не стоит. Супы и борщи готовятся только на овощном бульоне с добавлением круп, макаронных изделий или молока.
Классическая система лечебного питания предполагает дробное питание, в день нужно кушать не меньше четырех раз. Так нагрузка на пищеварительный тракт и выделительные органы будет оптимальной. При этом калорийность диеты № 6 составляет 2500-2700 кКал, диеты № 6е – 1900-1950 кКал.
При правильном составлении меню рацион получится сбалансированным и полноценным, а снижение потребления пуриносодержащих продуктов не повлечет за собой негативных последствий.
Почти каждый из разрешенных продуктов по-своему способствует избавлению от болезни
Еду предпочтительнее готовить на пару или варить, запекать в духовке. Жареные блюда лучше исключить совсем, особенно в остром периоде. Температура готовых продуктов значения не имеет – можно есть горячее и холодное, однако лучше всего усваиваются теплые блюда.
Питаться по диете № 6 рекомендуется, как правило, до наступления длительной ремиссии. Этот срок для каждого пациента может быть различным – одним для восстановления здоровья будет достаточно одного-двух месяцев, а другим потребуется несколько лет.
Какие продукты можно есть в ограниченных количествах при подагре
Лечебное питание при подагре имеет целью ограничить употребление продуктов, богатых пуриновыми основаниями, усилить выведение мочевой кислоты почками за счет увеличения диуреза, способствовать ощелачиванию мочи, снижению возбудимости вегетативной нервной системы и оказывать десенсибилизирующее действие. Показано умеренное ограничение энергетической ценности рациона за счет продуктов содержащих пуриновые основания.
При тучности снижение энергетической ценности должно производиться с учетом массы больного. Большое количество белков в рационе способствует образованию эндогенной мочевой кислоты. Поэтому их количество следует ограничивать до 0,8-1,0 г на 1 кг массы. Необходимость ограничения жиров диктуется его отрицательным влиянием на выведение уратов из организма.
При отсутствии противопоказаний со стороны сердечно-сосудистой системы и почек с целью вымывания мочекислых соединений из организма показано употребление повышенного количества жидкости (не менее 2-2,5л) в виде овощных, фруктовых, ягодных соков, воды с лимоном, отвара шиповника, сушеных ягод, мятного и липового чая, молока, щелочных минеральных вод.
Щелочные минеральные воды способствуют ощелачиванию мочи, что повышает растворимость мочевой кислоты и тем самым предупреждает возникновение и прогрессирование подагрического нефролитиаза. Целесообразно также ограничение соли в рационе, так как она задерживает жидкость в тканях и препятствует вымыванию через почки мочекислых соединений.
Какие продукты можно заменить на более безопасные при подагре
Диета при подагре и повышенной мочевой кислоте – это сбалансированный лечебный рацион, помогающий стабилизировать состояние всего организма, нормализовать пуриновый обмен веществ и снизить уровень уратов в крови.
Ее основная цель – ограничение поступающих с пищей пуринов, в результате чего в организме уменьшается формирование мочевой кислоты.
В первую очередь, из рациона исключают или минимизируют богатые пуринами продукты, обогащая меню полезной пищей, способствующей выведению излишков мочевой кислоты, в том числе, плодами, яйцами, молоком, кисломолочными напитками, щелочными минеральными водами и чистой родниковой водой.
Диета при подагре и повышенной мочевой кислоте — что можно и , что нельзя (таблица продуктов)
| Категория продуктов | Разрешенные к употреблению продукты | Запрещенные продукты питания |
| Мясо | Обезжиренные сорта мяса и птицы без шкурки, метод приготовления – только отваривание и на пару, в неделю допустимо употребление по 150 гр белого мяса или рыбы не чаще 3 раз. | Мясо всех молодых животных, телятина, ягнятина, молочный поросенок, жирные сорта мяса, субпродукты, все колбасные изделия, мясные консервы, копчености, кожа птиц, сало, любые жареные изделия из мяса. |
| Рыба | Постные сорта рыбы в отварном виде в период ремиссии не чаще 2-3 раз в неделю. При обострении рыбу из рациона исключают полностью. | Жирные сорта рыб: тунец, семга, лосось, салака, скумбрия, судак, вардина, сельдь, форель, окунь и некоторые другие виды рыбы, соленая, копченая и консервированная рыба, все виды морепродуктов, икра. |
| Овощи | Тыква, огурцы, патиссоны, кабачки, картофель, свекла, морковь, репа, сельдерей, лук, чеснок, кресс-салат, артишоки, капуста (ограниченно), все остальные овощи, не входящие в перечень находящихся под запретом, в вареном и тушеном виде или приготовленные на пару. | Спаржа, щавель, шпинат, баклажаны, редис, кукуруза, ранняя листовая зелень, бобовые, все виды консервированных овощей, в том числе квашеные, маринованные, соленые и прочие домашние заготовки, грибы. |
| Злаки | Рис, пшеница, макаронные изделия, ржаной и пшеничный хлеб (в умеренном количестве). | Бобовые, отруби. |
| Яйца | Куриные и перепелиные яйца (не более 1 шт. в сутки). | Жареные яйца. |
| Фрукты и ягоды | Бананы, инжир, цитрусовые плоды, арбуз, дыня, хурма, манго, авокадо, слива, персик, яблоки, груши. | Брусника, малина, ревень, клюква, клубника, все сухофрукты, особенно изюм, исключение составляет лишь чернослив. |
| Молочные продукты | Цельное молоко обезжиренное, натуральный йогурт, кисломолочные изделия, творог нежирный, сметана, мягкие сорта несоленого сыра. | Жирные продукты, соленые и острые сорта сыра. |
| Первые блюда | Вегетарианские, постные, холодные (окрошка, свекольник, гаспаччо, таратор) и молочные супы, щи, борщ. | Супы, приготовленные на наваристом или вторичном мясном, рыбном и грибном бульонах (при варке мяса в бульон переходит до 50% пуринов из продукта). |
| Соусы | Молочные, фруктовые, овощные, белые сметанные соусы. | Кетчуп, майонез, все, приготовленные на мясном бульоне, острые и пряные приправы. |
| Десерты | Варенье из ягод и фруктов, зефир, пастила, натуральный мармелад, желе, муссы, мед, повидло. | Шоколад, какао, торты, пирожные, сдобное печенье. |
| Жиры | Несоленое сливочное масло, растительные елеи первого холодного отжима (подсолнечное, оливковое, тыквенное, кунжутное, льняное, соевое, виноградных косточек, ореховое). | Животный и кулинарный жиры, маргарин. |
| Напитки | Негазированные щелочные минеральные воды, настой шиповника, зеленый чай, кисели, компоты, цитрусовые и разведенные водой соки из плодов. | Кофе, крепкий чай, алкоголь в любом виде. |
Как питание влияет на симптомы подагры

Долгое время развитие подагры связывали с характером питания человека. Считалось, что избыточное употребление мяса, морепродуктов, пива и крепких алкогольных напитков ведет к развитию болезни.
Однако современными исследованиями установлено, что характер питания лишь способствует развитию болезни. Настоящей причиной ее развития являются генетические особенности. Поэтому подагра распространена по планете не равномерно, а сосредоточена в отдельных этносах.
За последние десятилетие ученые выявили около 28 участков в хромосомах, которые связаны с избытком мочевой кислоты в крови. Часть этой информации находится в митохондриальной ДНК. Эти исследования имеют перспективу. Ученые надеются, что в будущем изучение генотипа конкретного больного поможет предвидеть его реакцию на лечение, выбирать оптимальную дозировку лекарств, давать индивидуальные рекомендации по изменению образа жизни и точно прогнозировать течение болезни.
Исследователи предполагают, что большая распространенность подагры среди мужчин связана с влиянием эстрогена на пуриновый обмен. Этот гормон способствует выведению мочевой кислоты с мочой и снижению ее уровня в крови. Однако после менопаузы риск развития заболевания у женщин заметно повышается. Имеются данные о том, что в пожилом и старческом возрасте количество больных подагрой среди мужчин и женщин примерно одинаково.
Кроме генетики и пола, развитию подагры способствуют наличие других заболеваний. Риск заболеть подагрой повышен у пациентов с ожирением, сахарным диабетом, гипертонией и заболеваниями почек. Его существенно увеличивает злоупотребление алкоголем, особенно пивом темных сортов.
Имеется связь появления подагры с длительным приемом диуретиков. Эти препараты назначаются при гипертонической болезни или сердечной недостаточности. Однако некоторые женщины принимают их без назначения врача с целью снижения веса.
Как питание влияет на лечение подагры

неправильно протекающих процессов в тканях задерживается мочевая кислота и происходит отложение солей. Это вызывает воспаление, начинаются . Больше всего страдают суставы.
Источников мочевой кислоты два:
- пища, содержащая большое количество пуринов;
- синтез внутри организма при распаде тканей.
Некоторые люди обладают к неправильному обмену пурина. Замечено также, что предрасположенность к подагре часто связана со склонностью к аллергическим реакциям разного рода. Это заболевание может сочетаться с мочекаменной болезнью. Подстегнуть развитие могут также некоторые лекарственные препараты:
- глюкокортикоиды;
- цианокобаламин;
- препараты для лечения печени.
Главные принципы лечебного питания при подагре
Основная задача — уменьшить в рационе долю продуктов, богатых пурином, и ускорить выведение мочевой кислоты через почки, увеличив диурез. Кроме того, нужно позаботиться о снижении возбудимости вегетативной нервной системы и десенсибилизации организма. Имеет значение и уровень кислотности мочи: диета должна быть направлена на ощелачивание урины.
На синтез мочевой кислоты оказывают влияние получаемые с пищей белки. Белковую составляющую рациона следует ограничивать так, чтобы на 1 кг массы тела приходилось не более 0,8–1 г белка. Это можно отнести и к другим важным составляющим: к углеводам и жирам. Жир замедляет выведение солей мочевой кислоты, а углеводы мешают эффективной десенсибилизации. Ограничение углеводов и жиров особенно показано при избыточном весе.
Обогащение пищи витаминами, напротив, дает хороший эффект. Особенно это относится к витамину С, рибофлавину, ниацину.
Если нет противопоказаний, больной подагрой должен выпивать большое количество жидкости ежедневно. Это способствует выведению солей мочевой кислоты. Суточное потребление жидкости в количестве до 2,5 л можно считать нормальным и желательным. Особенно полезно употреблять со щелочной реакцией, которая способствует растворению кристаллов мочекислых солей и выведению их из организма.
Запрещенные и разрешенные продукты при подагре
Под запрет попадают , содержащие большое количество пуриновых оснований:
- рыбу и рыбные консервы;
- фасоль, горошек, чечевицу и другие бобовые;
- субпродукты, включая печень животных и птиц;
- грибы;
- бульоны и соусы из мяса, птицы, рыбы, а также холодец;
- жареное и печеное мясо птицы и животных;
- мясопродукты и колбасы, особенно ливерную и печеночную колбасу и паштеты;
- некоторые виды овощей: цветную капусту, спаржу, редис, редьку, шпинат, ревень, щавель;
- крупы: овсянку, шлифованный рис;
- острые и пряные блюда и закуски;
- напитки, вызывающие возбуждение нервной системы: крепкий чай и кофе, какао;
- алкогольные напитки.
Мясо рекомендуется варить, так как при отваривании половина вредных пуриновых соединений переходит в бульон. Именно поэтому бульоны относятся к запретным продуктам при подагре.
Продукты с низким содержанием пурина должны стать основой меню. Это:
- молочная продукция, включая сливочное масло;
- яйца;
- орехи;
- овощи: белокочанная капуста, картофель, морковь, помидоры, лук, огурцы;
- фрукты: яблоки и груши, цитрусовые, абрикосы и персики, клубника, вишня, арбузы;
- каши, кроме овсяной и рисовой;
- мед;
- специи: лавровый лист и уксус.
В ограниченном количестве разрешаются мучные изделия, сахар, варенье, сало и кровяная колбаса. Отварное мясо и рыба допускаются 2–3 раза в неделю.
Пример меню при подагре
При обострении правильнее всего немного поголодать: 1–2 суток употреблять только питье. Это может быть некрепкий чай с сахаром или медом, вода с лимонным соком, отвар шиповника, сок из свежих фруктов и овощей, минеральные щелочные воды. Затем можно аккуратно перейти на
В обычное время дневной рацион может быть приблизительно следующим:
- утром, до завтрака, выпить половину стакана теплой щелочной минеральной воды или отвара шиповника;
- завтрак: молочная каша и стакан молока;
- второй завтрак: стакан виноградного сока;
- обед: овощной
суп-пюре , молочный кисель; - полдник: стакан свежевыжатого морковного сока;
- ужин: жидкая молочная каша, компот;
- перед сном стакан кефира или несладкий чай с молоком.
Раз в неделю рекомендуется проведение разгрузочного дня: употреблять только продукты с низким содержанием пурина. Это может быть арбузный, картофельный, яблочный или огуречный день, в зависимости от сезона.
Как правильно планировать рацион при подагре
К основным диагностическим признакам и симптомам относятся:
- Острый приступ артрита плюснефалангового сустава большого пальца стопы (наиболее часто) при котором возникает резкая режущая/жгучая боль в пораженном суставе на ногах, кожа над суставом становится багряной и на ощупь горячей, сустав распухает. Любое прикосновение к нему причиняет сильную боль, которая может длится от 2-3 часов до 2-3 суток. Чаще всего встречается «подагра ног», но значительно реже могут поражаться и большие пальцы на руках, локтевые, коленные, голеностопные суставы.
- Наличие специфических подагрических узлов-тофусов , представляющих собой отложения кристаллов урата натрия в мягких тканях в виде твердых узелков, преимущественно на разгибательной поверхности бедер, над суставами стопы, голени и ахилловых сухожилий.
- Повышенный уровень мочевой кислоты в крови (в основе неправильное питание или заболевания почек).
Лечение заболевания комплексное и важнейшей составляющей лечебного процесса является диетотерапия. Лечебное питание предусматривает снижение энергетической ценности рациона (как правило при подагре у пациентов отмечается повышенная масса тела), ограничение поступления в организм экзогенных пуринов, а также жиров, которые снижают экскрецию мочевой кислоты почками.
Основная диета при подагре ног — разработанный Певзнером диетическийс целью нормализации обмена пуринов (азотсодержащих органических соединений), снижения уровня мочевой кислоты и солей, образующихся в процессе метаболизма пуринов, и сдвига в щелочную сторону реакции мочи. Именно в щелочной среде возрастает растворимость уратов, ускоряется выведение из организма мочевой кислоты и, при этом, нарушается процесс их образования.
Энергетическая ценность лечебной диеты около 2700-2800 Ккал. Питание физиологически полноценное с незначительным уменьшением в рационе белков до 70-80 г и жиров, преимущественно тугоплавких до 80-90 г. При отсутствиисодержание углеводов составляет около 400 г. Количество свободной жидкости — 2 л.
Диета при подагре. Таблица предусматривает строгое ограничение/запрещение продуктов, богатых пуриновыми основаниями и щавелевой кислотой с незначительным ограничением хлорида натрия (до 10 г/сутки). При этом вводятся продукты, оказывающие ощелачивающее действие (овощи/плоды, молоко). Для ориентации пациентов разработаны специальные таблицы с указанием содержания в продуктах питания пуриновых оснований.
| Наименование продукта | Ориентировочное содержание пуриновых оснований (мг/100 г продукта) |
| Шпроты | 87 |
| Говядина | 80-100 |
| Сардины | 125 |
| Печень говяжья | 300 |
| Курятина | 110 |
| Горох | 105 |
| Сельдь | 128 |
| Телятина | 150 |
| Кролик | 65 |
| Лосось | 100 |
| Сухие дрожжи | 750 |
| Фасоль | 75 |
| Соя | 90 |
| Мидии | 150 |
| Форель | 85 |
| Язык говяжий | 72 |
| Хлеб из муки грубого помола | 24 |
Такая таблица может быть скачена в интернете, ее можно распечатать и использовать при составлении своего меню.

Вареное мясо при подагре
Специальных требований к приготовлению продуктов, за исключением обработки мяса, нет. С целью уменьшения содержания пуринов в блюде, мясо готовится исключительно методом варки. При этом, мясо предварительно кратковременно отваривается на протяжении 10-15 минут, после чего бульон сливается и продолжается его дальнейшая готовка. Вне периода обострения мясные и рыбные блюда могут включаться в меню не чаще 2-3 раз в неделю, а количество мяса и рыбы в сутки не должно превышать 150 г. Питание при подагре дробное, 5 кратное, в промежутках между приемами пищи — обильное питье.
Противоподагрическая диета предусматривает проведение разгрузочных дней (один раз в неделю) — творожно-кефирных – 400 г нежирного творога и 1 л кефира; фруктовых – до 1,5 кг разрешенных овощей/фруктов, с увеличением в этот период употребления жидкости до 3 литров (при отсутствии противопоказаний).
Диета при подагре в период обострения требует более тщательного формирования рациона питания. В период обострения подагры из рациона питания необходимо полностью исключить все мясные и рыбные продукты. Оптимальным питанием в этот период является, включающая молочные и овощные супы, жидкие каши, кисломолочные продукты, отвары из овощей и фруктов, фруктовые соки, травяные чаи. Обострение заболевания требует проведение более частых разгрузочных дней (оптимально через день). В этот период показано увеличенное потребление щелочных минеральных вод.
Какие продукты можно добавить в рацион при подагре для получения необходимой питательной ценности
Врачи могут снять болевой синдром, но дальнейшее лечение зависит от самого пациента, его приверженности к выполнению врачебных рекомендаций относительно рациона питания и кулинарной обработки пищевых продуктов с высокой концентрацией в них пуринов. К этим продуктам относятся жирное мясо, в первую очередь красное, субпродукты (почки, легкие, сердце, мозги), моллюски, некоторые виды рыб (тунец, лосось и др.), острые и соленые сорта сыров, мясо молодых животных и птиц, колбасные изделия, наваристые мясные и рыбные бульоны, чечевица, горох, бобы, фасоль, соя, бараний и говяжий жир, грибы, шпинат, цветная капуста, шоколад, малина, инжир, виноград.
Под запретом должны находиться алкогольные напитки (особенно пиво), так как они способствуют накоплению в организме мочевой кислоты в связи с тем, что нарушают её выделение. Поскольку растворимость мочевой кислоты изменяется при уменьшении кислотности мочи, нужно ограничить потребление продуктов, закисляющих мочу – кваса, кислых соков, вина. По этой причине нежелательно при подагре голодание. Кофе, крепкий чай, какао также нежелательны при этом заболевании. В связи с их мочегонным эффектом они повышают концентрацию мочевой кислоты, накопившейся от других продуктов.
Для предупреждения приступов подагры, рекомендуется низкопуриновая диета с суточным содержанием в пище не более 150мг. пуринов и с использованием таблицы содержания пуринов в 100 граммах продуктов питания.