Смерть от рака желудка: механизмы и факторы риска
- Смерть от рака желудка: механизмы и факторы риска
- Связанные вопросы и ответы
- Какие симптомы могут указывать на рак желудка
- Как рак желудка может повлиять на пищеварение
- Как прогрессирует рак желудка
- Как обнаруживается рак желудка
- Какие виды лечения могут быть использованы для лечения рака желудка
- Как происходит смерть от рака желудка
- Какие факторы риска могут увеличивать вероятность развития рака желудка
- Как влияет рак желудка на качество жизни пациента
- Как подготовиться к смерти от рака желудка
- Как можно помочь человеку, умирающему от рака желудка
Смерть от рака желудка: механизмы и факторы риска
Точные причины рака желудка неизвестны. В слизистой оболочке органа возникают мутации ДНК, и получаются «неправильные» клетки, которые могут приобрести способность к неконтролируемому росту. Почему это происходит — не совсем понятно. Зато хорошо изучены факторы риска — условия, которые повышают риск рака желудка.
Наследственность и рак желудка
Некоторые люди носят в себе «бомбу замедленного действия», спрятанную в генах. Иногда даже не одну. Это подтверждается некоторыми фактами:
- Если у близкого родственника (родители, братья, сестры, дети) человека диагностирован рак желудка, его риски повышены примерно на 20%.
- Мужчины болеют чаще, чем женщины. Сложно сказать, с чем конкретно это связано, но можно предположить, что замешана разница между мужскими и женскими генами.
- Японцы, которые мигрировали в США, болеют раком желудка реже соотечественников, но чаще, чем «коренные» американцы. Это говорит о том, что дело не только в характере питания, но и в наследственности. Главный подозреваемый — ген под названием RNF43.
- Карцинома — самый распространенный тип рака желудка — чаще встречается у людей с группой крови A (II), которую они, конечно же, получили вместе с генами.
- Риски повышены при некоторых наследственных заболеваниях: злокачественной анемии (в 3-6 раз), гипогаммаглобулинемии, неполипозном раке толстой кишки.
- Заболеваемость раком желудка повышается после 70 лет: считается, что это происходит из-за того, что с возрастом в клетках тела накапливаются нежелательные мутации.
Связанные вопросы и ответы:
Вопрос 1: Какие симптомы могут свидетельствовать о том, что человек умирает от рака желудка
Ответ: Симптомы, которые могут свидетельствовать о том, что человек умирает от рака желудка, могут включать в себя потерю аппетита, быструю потерю веса, боль в животе, рвоту, метеоризм, а также кровотечение из желудка, которое может привести к анемии. Эти симптомы могут быть вызваны распространением рака на другие органы, такие как печень, лёгкие или кости, что может привести к серьезным осложнениям и ухудшению качества жизни.
Вопрос 2: Как рак желудка может повлиять на пищеварение и пищеварительную систему
Ответ: Рак желудка может повлиять на пищеварение и пищеварительную систему, затрудняя переваривание пищи и вызывая боль в животе. Рак может также привести к образованию кист в желудке, что может ограничить его объём и способность расширяться. Это может привести к чувству полноты после еды маленького количества пищи, а также к рвоте и метеоризму. Кроме того, рак может повредить слизистую оболочку желудка, что может привести к кровотечению и анемии.
Вопрос 3: Как рак желудка может повлиять на пищеварительную систему и вызывать проблемы с пищей
Ответ: Рак желудка может повлиять на пищеварительную систему, вызывая проблемы с пищей. Он может ограничить объём желудка и способность его расширяться, что может привести к чувству полноты после еды маленького количества пищи. Рак также может повредить слизистую оболочку желудка, что может привести к кровотечению и анемии. Кроме того, рак может вызвать метеоризм и рвоту, а также ограничить способность желудка переваривать пищу, что может привести к потере веса и дефициту питательных веществ.
Вопрос 4: Как рак желудка может влиять на пищеварительную систему и вызывать проблемы с пищей
Ответ: Рак желудка может влиять на пищеварительную систему, вызывая проблемы с пищей. Он может ограничить объём желудка и способность его расширяться, что может привести к чувству полноты после еды маленького количества пищи. Рак также может повредить слизистую оболочку желудка, что может привести к кровотечению и анемии. Кроме того, рак может вызвать метеоризм и рвоту, а также ограничить способность желудка переваривать пищу, что может привести к потере веса и дефициту питательных веществ.
Вопрос 5: Как рак желудка может повлиять на пищеварение и пищеварительную систему
Ответ: Рак желудка может повлиять на пищеварение и пищеварительную систему, затрудняя переваривание пищи и вызывая боль в животе. Рак может также привести к образованию кист в желудке, что может ограничить его объём и способность расширяться. Это может привести к чувству полноты после еды маленького количества пищи, а также к рвоте и метеоризму. Кроме того, рак может повредить слизистую оболочку желудка, что может привести к кровотечению и анемии.
Вопрос 6: Как рак желудка может повлиять на пищеварительную систему и вызывать проблемы с пищей
Ответ: Рак желудка может повлиять на пищеварительную систему, вызывая проблемы с пищей. Он может ограничить объём желудка и способность его расширяться, что может привести к чувству полноты после еды маленького количества пищи. Рак также может повредить слизистую оболочку желудка, что может привести к кровотечению и анемии. Кроме того, рак может вызвать метеоризм и рвоту, а также ограничить способность желудка переваривать пищу, что может привести к потере веса и дефициту питательных веществ.
Вопрос 7: Как рак желудка может повлиять на пищеварение и пищеварительную систему
Ответ: Рак желудка может повлиять на пищеварение и пищеварительную систему, затрудняя переваривание пищи и вызывая боль в животе. Рак может также привести к образованию кист в желудке, что может ограничить его объём и способность расширяться. Это может привести к чувству полноты после еды маленького количества пищи, а также к рвоте и метеоризму. Кроме того, рак может повредить слизистую оболочку желудка, что может привести к кровотечению и анемии.
Какие симптомы могут указывать на рак желудка
На ранних стадиях, рак желудка может протекать без симптомов или симптомы могут совпадать с другими болезнями, например, с хроническими заболеваниями желудка. На этом этапе диагностика в большинстве случаев носит случайный характер, когда гастроскопия выполняется в связи с другими показаниями.
Какие симптомы позволяют предположить, что это рак:
- дискомфорт в желудке, ощущение тяжести и распирания в верхней части, излишне быстрое насыщение в ходе приема пищи — все эти симптомы напоминают гастрит, однако могут указывать и на наличие опухоли;
- сильные боли в животе, потеря аппетита, потеря веса, рвота, развитие анемии — все это указывает на более поздние стадии рака;
- желудочные кровотечения также могут свидетельствовать о развитии опухоли.
Первые симптомы и клиническая картина опухоли в разных отделах желудка могут отличаться. Клинические проявления зависят от стадии и распространения заболевания. С его ухудшением симптомы рака желудка становятся более выраженными: не проходящие боли в районе желудка, которые могут отдавать в спину, частая изжога, рвота сразу после приема пищи, увеличение живота, заметное на ощупь выпирающее образование под ложечкой – это признак того, что опухоль проросла в переднюю стенку брюшной полости. Далее симптомы усугубляются, появляется стул черного цвета или рвота черная либо с кровью из-за желудочного кровотечения. От потери крови у больного появляется бледность, головокружения.
Проблема диагностики заключается в том, что первые признаки заболевания зачастую игнорируются. Скрытое течение, маскировка под другие заболевания желудочно-кишечного тракта и быстрое развитие приводят к поздней диагностике заболевания.
Доброкачественные эпителиальные опухоли и прединвазивные процессы желудка
Только специалист хорошо знает, как выглядит рак, и может отличить злокачественное образование от доброкачественного с помощью обследований.
К доброкачественным образованиям относят:
- Полипы. Чаще всего встречаются у людей пожилого возраста и составляют 90% от общего числа доброкачественных образований в желудке. Определяется посредством проведения эндоскопического исследования. Форма полипов может быть разнообразной, как и их количество и морфологическое строение. Несмотря на низкий риск трансформации в злокачественную опухоль, полипы чаще всего подвергаются биопсии и удалению.
- Аденомы. Отдельный вид полипов, которые развиваются в эпителиальной ткани желудка. Чаще всего их появление сопровождается дисплазией слизистой, что приводит к развитию таких симптомов как изжога, боль и тошнота после еды. Это состояние оценивается как предраковое и требует оперативного вмешательства.
- Дисплазия. Это нарушение строения ткани, деформация клеток и их структур. Выделяются степени дисплазии, Лёгкая может переходить в среднюю, а та в тяжелую. Тяжелая дисплазия считается предраковым заболеванием и подвергается серьёзному наблюдению и лечению.
К злокачественным образованиям относят карциномы. Существуют множество вариантов морфологического строения опухоли, которые отличаются течением заболевания и необходимым лечением.
Как рак желудка может повлиять на пищеварение
Точный перечень причин, вызывающих рак желудка, на сегодняшний день не существует. Имеется только ряд предположений о наиболее вероятных факторах, провоцирующих рак желудка. Однако, как правило, любой из «стимуляторов» болезни действует не поодиночке, а в комплексе с другими возможными факторами:
- инфекция Helicobacter Pylori - является патологическим микроорганизмом, способным противостоять такому агрессивному фактору, как соляная кислота. Защитная оболочка, созданная палочкой Helicobacter Pylori вокруг самой себя, предотвращает губительно действие соляной кислоты. Вследствие длительного пребывания в желудке данного микроорганизма нарушаются строение и функция слизистой оболочки желудка, патологический процесс приобретает злокачественный характер
- генетический фактор – согласно современным исследованиям, у людей, в семьях которых имеются случаи заболевания, гораздо выше вероятность развития рака желудка. Наследственность в этом случае является одним из важнейших факторов риска
- токсические, химические факторы (проникновение нитратов и нитритов) – имеется предположение, что различные токсические вещества, попадая на слизистую оболочку желудка, могут стать причиной появления патологических опухолевидных клеток. Благодаря своей химической активности, нитраты и нитриты нарушают целостность клеток слизистой оболочки, проникают в их структуру и могут стать причиной их перерождения в злокачественные. В организм человека данные вещества попадают преимущественно с пищей, конкретнее – с овощами, имеющими повышенное содержание вредных химических веществ. В свою очередь, в овощи нитраты или нитриты попадают вследствие низкой культуры земледелия, когда используется слишком большое количество азотных удобрений. Кроме того, достаточно большое количество солей азотистой или азотной кислоты содержат копченые и вяленые продукты, пиво, сыр, табак, косметика. Поэтому рак желудка может быть спровоцирован даже неумеренным использованием косметических средств
- прием лекарственных средств – длительное лечение некоторыми медикаментозными средствами, например, нестероидными противовоспалительными и антибактериальными препаратами, кортикостероидами, может привести к развитию побочных эффектов, одним из которых является язва желудка. В свою очередь, язва при отсутствии адекватной терапии может перерасти в рак желудка
- ионизирующее излучение (радиация) – влияние радиоактивных лучей (в малых дозах) на облучающиеся клетки может быть, как благоприятным, так и негативным. В результате подобного воздействия может нарушаться внутреннее строение генетического аппарата клеток и появиться раковое перерождение и дальнейшее развитие опухолевидного образования
- хроническое злоупотребление алкоголем и курение – эти вредные привычки являются общеизвестными факторами, провоцирующими всевозможные осложнения. Особенно это касается спиртных напитков, содержащих не только нитриты и нитраты, но и этиловый спирт. Пагубное воздействие этилового спирта, как и табачного дыма, приводит к развитию острых эрозивных процессов на внутренних стенках желудка, имеющих тенденцию к озлокачествлению. Кроме того, проходя через печень, этиловый спирт вызывает образование токсичных соединений, негативно воздействующих на весь организм в целом
- алиментарный фактор - рак желудка чаще развивается у людей с неправильным рационом питания: часто употребляющих жирную и жареную пищу, не знающих меры в еде, имеющих привычку ложиться спать, плотно поужинав непосредственно перед сном.
Как прогрессирует рак желудка
или.Первые симптомы рака желудка:- ощущение переполнения после еды;
- быстрое насыщение – даже небольшие порции дают чувство сытости, чего не наблюдалось ранее;
- быстрая утомляемость.
- непреходящее ощущение дискомфорта вверху живота;
- метеоризм;
- плохой аппетит;
- похудение;
- тошноту, часто в сочетании с усиленным слюноотделением;
- изжогу, которая может говорить о наличии объемного образования в начальных отделах желудка.
Как обнаруживается рак желудка
Доброкачественные опухоли желудка чаще всего никак не проявляются и обнаруживаются случайно во время обследования по поводу другой патологии. Полипы больших размеров могут манифестировать ноющей болью в эпигастральной области после приема пищи; тошнотой и рвотой с прожилками крови; изжогой и отрыжкой ; слабостью; головокружениями (на фоне анемии, желудочного кровотечения ); частой сменой запоров и поносов. Симптомы лейомиом появляются в случае некроза опухолевого узла и внутреннего кровотечения . В этой ситуации пациента беспокоят слабость, бледность, головокружения.
Признаки злокачественных опухолей желудка могут возникнуть как на фоне полного здоровья, так и сопровождать симптоматику язвенной болезни, хронического гастрита . На ранних стадиях рака желудка пациент отмечает снижение аппетита, боли и чувство перенаполнения желудка после еды, прогрессирующее исхудание, извращение вкуса и отказ от некоторых продуктов из-за этого. На поздних стадиях болезни развивается раковая интоксикация ; отмечается усиление болей в животе на фоне прорастания опухолью соседних органов; рвота пищей , съеденной накануне; мелена (стул с измененной кровью); увеличение регионарных лимфоузлов.
К осложнениям доброкачественного онкопроцесса относят малигнизацию ; прорастание опухолью стенки желудка с перфорацией и развитием перитонита ; перекрытие просвета желудка опухолевым конгломератом с нарушением пассажа пищевого комка; изъязвление опухоли с распадом и кровотечением из опухолевого узла; миграцию полипа на ножке в двенадцатиперстную кишку с ущемлением и некрозом полипа.
Злокачественные опухоли желудка также осложняются сужением полости желудка, изъязвлением и кровотечением, перфорацией желудка . Кроме того, для злокачественных опухолей характерны метастазирование, быстрое исхудание с развитием раковой кахексии .
Какие виды лечения могут быть использованы для лечения рака желудка
Тактика лечения рака желудка в первую очередь зависит от его стадии, общего состояния здоровья пациента и наличия сопутствующих заболеваний.
Радикальный метод лечения рака желудка — удаление опухоли. Существуют разные виды операций. Выбор зависит от того, на какой стадии диагностировано заболевание и какая часть желудка поражена. Радикальное хирургическое вмешательство возможно, если соблюдаются три условия:
- рак желудка резектабелен, т. е. его действительно можно удалить;
- нет отдалённых метастазов;
- состояние здоровья пациента позволяет перенести хирургическое вмешательство.
Если опухоль не успела сильно прорасти в стенку желудка и не распространилась в регионарные лимфоузлы, её можно удалить эндоскопически. Такая операция проводится без разреза на животе, прямо во время гастроскопии. К сожалению, рак желудка редко диагностируют на ранних стадиях, поэтому такие вмешательства показаны немногим больным.
В остальных случаях выполняют один из следующих вариантов операции:
- Дистальная субтотальная резекция желудка — удаление желудка, при котором остаётся лишь 2-3 см его верхней части. Проводится при злокачественных опухолях в нижней части органа — антральном отделе.
- Проксимальная субтотальная резекция — удаление верхней части желудка вместе со сфинктером, который разделяет пищевод и желудок. Показана при поражении данного сфинктера и небольших опухолях в верхней части желудка.
- Гастрэктомию — полное (тотальное) удаление желудка — выполняют во всех остальных случаях.
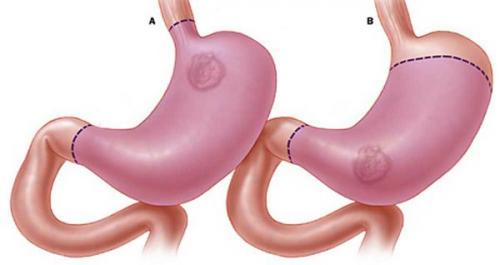 Тотальное (А) и субтотальное (B) удаление желудка
Тотальное (А) и субтотальное (B) удаление желудка
Нередко операцию дополняют лимфодиссекцией — удалением близлежащих лимфатических узлов. Обычно американские хирурги стараются удалять не менее 15 ближайших лимфоузлов, японские — ещё больше. Считается, что объём лимфодиссекции напрямую связан с эффективностью лечения.
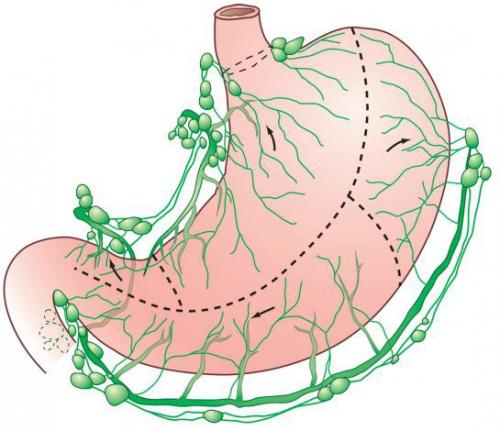 Регионарные лимфоузлы желудка
Регионарные лимфоузлы желудка
При неоперабельных опухолях прибегают к паллиативным операциям . Они помогают контролировать течение заболевания, купировать некоторые симптомы и справиться с осложнениями:
- Удаление части желудка помогает справиться с кровотечением, устранить стеноз (сужение), вызванный опухолью.
- Если опухоль блокирует нижнюю часть желудка, проводят шунтирование : между желудком и тонкой кишкой создают искусственное отверстие — обходной путь для пищи.
- У людей, которые не могут перенести операцию, для борьбы с кровотечением и стенозом прибегают к эндоскопической аблации : опухолевую ткань разрушают с помощью лазера.
- Стентирование позволяет устранить опухолевый стеноз. Стент — короткую трубку с сетчатой стенкой из металла или пластика — устанавливают в месте сужения. Он обеспечивает нормальную проходимость органа. .
.
. . ..
Как происходит смерть от рака желудка
Первые описания заболевания, напоминающего то, что современная медицина классифицирует как рак желудка, мы находим еще в медицинских папирусах древнего Египта. В одном из них, составленном в 1950-х годах до нашей эры, описываются признаки болезни с характерными симптомами. Египтяне предлагали для лечения этой болезни смеси на основе соли и мышьяка; последствия такого лечения представить нетрудно.
В Греции одним из первых схожие симптомы описывает Гиппократ, впервые назвавший болезнь раком (καρκίνος — рак), а опухоль — раковой (καρκίνωμα — карцинома). Такое название появилось, так как форма разросшейся опухоли якобы напомнила отцу всех врачей клешню.
Позднее описания схожих симптомов мы находим во многих исторических документах: у последователей Гиппократа в Греции и Риме (где болезни пищеварительного тракта лечили напитками на основе вина, меда и растительных настоек), у средневековых арабских и европейских врачей, у медиков эпохи Возрождения. Уже ближе к нашему времени, в XVIII во французском городе Лион выходит книга “Dissertatio Academica de Cancro” Бернара Пейриля, положившая начало современной онкологии.
Скорее всего, от рака желудка страдал Наполеон Бонапарт: за два года до смерти он все чаще жаловался на боль в животе, лихорадку и слабость, а сильная рвота, от которой он страдал, напоминала, по словам очевидцев, кофейную гущу — во многом именно так выглядит последняя стадия рака желудка. От схожего недуга умер не только бывший император Франции, но и многие его близкие родственники. Однако долгое время к онклогическим это заболевание не относили, и лишь к концу XIX столетия в ней признают все свойства таковой.
Тогда же появились и первые попытки ее лечить: французский хирург Жюль Пеан и немец Людвиг фон Ридигер пытались провести операции по резекции (усечению) желудка в 1879 и 1880 году соответственно, но первая удача на этом поле принадлежит австрийцу Теодору Бильроту. А в 1897 году в Швейцарии проводят первую удачную операцию по гастрэктомии — то есть полному удалению органа. После операции пациентка прожила полгода. И сегодня оперативное вмешательство остается одним из главных способов лечения при злокачественной опухоли желудка.
Какие факторы риска могут увеличивать вероятность развития рака желудка
1) Наследственная предрасположенность.
Известно, что риск развития рака желудка у родственников первой степени родства (родители, дети) повышен в 2,3-3,5 раза. При указании на 2 и более случаев рака желудка у ближайших родственников этот риск возрастает в 5-12 раз. Риск выше в тех случаях, когда онкопатология желудка была выявлена у родственников в возрасте менее 50 лет.
2) Аутоиммунное поражение желудка с развитием пернициозной (В12-дефицитной) анемии.
Для аутоиммунного поражения желудка помимо развития атрофии характерно также разрушение внутреннего фактора (фактора Кастла), который обеспечивает нормальное всасывание витамина В12 в тонкой кишке. Установлено, что аутоиммунный гастрит повышает риск развития аденокарциномы (рака) желудка в 2-6,8 раз.
3) Этнические факторы.
Установлено, что риск развития рака желудка выше у азиатов по сравнению с белыми (в 2,1 раза) и лицами негроидной расы (в 1,7 раза). Среди лиц азиатской расы наибольший риск отмечен у китайцев (4,77) и корейцев (7,39). Нельзя исключить, что такое различие обусловлено в том числе высокой частотой инфекции H.pylori у этих лиц и генетическими особенностями.
4) Старший возраст.
Существуют доказательства того, что в разных возрастных группах риск развития рака желудка различается. «Пограничным» считается возраст старше 45 лет, после которого риск развития заболевания повышается в 1,92-3,1 раза. Вероятнее всего, такая взаимосвязь обусловлена длительностью инфицирования H.pylori и возникшего на этом фоне хронического воспаления
5) Мужской пол.
По данным исследований мужчины имеют больший риск развития аденокарциномы (рака) желудка по равнению с женщинами, при этом риск повышен в 1,3-3 раза.
6) Табакокурение.
Курильщики имеют повышенный риск развития рака желудка, локализованного в кардиальном отделе. Вероятность развития заболевания увеличивается в 1,45-2 раза по данным разных исследований.
7) Инфекция H.pylori.
По всей видимости, это наиболее «весомый» фактор риска развития рака желудка, учитывая широкую распространенность этой инфекции по всему миру. Исследования показали, что риск развития некардиального рака желудка у инфицированных лиц увеличен в 12 раз. Примерно у 1% из них в течение жизни развивается аденокарцинома желудка. Риск развития рака кардиального отдела желудка не повышается.
8) Полипы желудка.
Полипы желудка делятся на 3 вида: полипы фундальных желез, гиперпластические полипы и аденоматозные полипы. В полипах фундальных желез размерами более 1 см редко, но выявляет дисплазия и рак (с частотой по 1,9%, соответственно). Для гиперпластических полипов больших (>1 см) размеров характерно нередкое выявление дисплазии (1,9-19%) и, реже злокачественное перерождение (0,6-2,1%). Аденоматозные полипы значительно повышают риск развития аденокарциномы желудка, а при размерах полипов >2 см частота выявления в них аденокарцином достигает по некоторым данным 50%.
9) Атрофический гастрит.
Поскольку атрофический гастрит является одним из этапов в «каскаде Корреа» (см.выше), проводилась оценка риска его трансформации в рак желудка. Согласно современным данным, ежегодный риск перехода атрофического гастрита в рак желудка составляет 0,1-1,2%. Частота выявления рака желудка у пациентов с атрофией в течение 5 лет варьирует от 0,7% (для слабо выраженной атрофии) до 10% (тяжелая атрофия).
10) Кишечная метаплазия.
Как и атрофический гастрит, кишечная метаплазия является одним из этапов «каскада Корреа» на пути к развитию рака желудка. Ежегодный риск перехода кишечной метаплазии в рак желудка составляет 0,25-0,4%. Частота выявления рака желудка у пациентов с кишечной метаплазией в течение 5 лет составляет 5,3-9,8%.
11) Дисплазия.
Дисплазия (предраковое состояние) делится на два типа: низкой и высокой степени. Дисплазия низкой степени имеет ежегодный риск трансформации в рак желудка 0,6%, в то время как для высокой степени – 6%.
Частота выявления рака желудка у пациентов с дисплазией низкой степени в течение 5 лет составляет 0-23%, высокой степени – 60-85%.
Как влияет рак желудка на качество жизни пациента
Прогнозы выживаемости при раке желудка зависят от гистологического строения новообразования, стадии патологического процесса, возраста пациента. Большое влияние оказывает проведенное лечение: резекция органа с лимфодиссекцией, эндоскопическое удаление опухоли или паллиативная полихимиотерапия при неоперабельном раке.
Выживаемость в зависимости от вида рака
Аденокарцинома представляет практически 80% всех злокачественных опухолей желудка. При своевременно подтвержденном диагнозе, после проведения операции пятилетняя выживаемость при таком виде рака составляет около 70%. При недифференцированных и неоперабельных аденокарциномах продолжительность жизни больного обычно не превышает 2-2,5 лет.
Если плоскоклеточный (эпителиальный) рак был выявлен на ранней стадии, то прогноз на выживаемость и сохранение трудоспособности благоприятный. Комбинированное лечение в виде операции и полихимиотерапии в 70-85% случаев приводит к ремиссии.
При низкодифференцированных опухолях средняя выживаемость составляет 20-25 месяцев. Выживаемость при перстневидноклеточном раке желудка в первые пять лет достигает 60-75%, в случае рецидива больные, как правило, живут 18-20 месяцев.
Выживаемость в зависимости от стадии заболевания
На длительность и качество жизни после установления диагноза влияет не только строение опухоли, но и стадия патологического процесса, наличие и количество метастазов.
Прогноз выживаемости при раке желудка в зависимости от стадии болезни:
- . В данном случае шанс на полное выздоровление достаточно высок. Пятилетняя выживаемость достигает 80%. Такая стадия выявляется редко, чаще всего в качестве диагностической «находки».
- Вторая стадия . При этой стадии пятилетняя выживаемость составляет 55%. Однако из всех диагностированных злокачественных опухолей только 5-7% выявляются на 2-й стадии.
- Третья стадия . В течение первых пяти лет выживает только 35-39% больных. При рецидиве болезни первые 1-2 года выживает не более 15% людей.
- Четвертая стадия . Это чаще всего неоперабельный рак, при котором после установления диагноза выживает не более 5-8% в течение первых 1-3 лет.
Как подготовиться к смерти от рака желудка
На терминальной стадии рака опухоль дает метастазы даже в отдаленные органы – например, если у человека рак легкого, вторичные очаги заболевания могут появиться в мозгу, сердце, печени. Злокачественные клетки на этом этапе делятся очень быстро. Они попадают в лимфатические и кровеносные сосуды, откуда разносятся по всему остальному телу. Их можно обнаружить в крови, лимфоузлах и костях. Здоровые же клетки наоборот утрачивают способность и дифференцировке. Это вызывает необратимое изменение структуры тканей.
На четвертой стадии рак почти никогда не удается вылечить полностью. Шанс на это равняется всего 4%. Однако пациенту все равно нужно оказывать медицинскую помощь. Таким образом можно уменьшить опухоль или замедлить ее развитие, а также предотвратить дальнейшее распространение метастаз. Иногда врачи проводят хирургическое вмешательство, чтобы улучшить качество жизни пациента, например вернуть ему способность нормально питаться или дышать. Это не спасет человека от смерти, но хотя бы облегчит его мучения в последние дни.
Многих интересует, сколько живут и как умирают больные раком. Продолжительность жизни на терминальной стадии может варьировать от нескольких месяцев до нескольких лет. Тот, кто не получает медицинскую помощь, скорее всего, не протянет и полугода. Но при правильном лечении человек может прожить значительно дольше. По статистике свыше пяти лет живут 10% пациентов с раком легких, 15-20% пациентов с раком желудка и 5% пациентов с раком печени или поджелудочной железы. При наличии метастаз в мозгу срок жизни не превышает четыре года.
Смерть онкобольных всегда тяжела. Независимо от того, какие органы поразила опухоль, пациент резко теряет массу тела, выглядит слабым и изможденным. У него почти пропадает аппетит, как следствие – снижается физическая активность и падает иммунитет. Постепенно он превращается в лежачего больного и проводит почти все время во сне. Еще одна частая проблема при онкологии – мучительные боли различной локализации. От них назначают специальные препараты, отсутствующие в доступе в обычных аптеках.
От человека с последней стадией рака нельзя требовать полноценного функционирования. Он плохо переносит любые нагрузки, поэтому нуждается в покое и отдыхе. Тяжелое физическое состояние может вызвать изменения и в эмоционально-волевой сфере. Многие перестают живо реагировать на внешние стимулы, ощущают подавленность, не хотят общаться. Ко всему этому нужно относиться с пониманием. Здоровым людям сложно представить, что чувствует человек, когда умирает от рака. Естественно, у него меняется и поведение, и настроение. Лучшее, что можно сделать в этой ситуации – принять его таким, каким он стал, и просто быть рядом.
Как можно помочь человеку, умирающему от рака желудка
В случае смерти человека от тяжелой болезни, которая долгое время его мучала, близким стоит ограничиться звонком в Скорую помощь для констатации факта смерти. Звонок в полицию же остается на усмотрение родственников. Если человек находится дома, то можно ошибочно принять летальную смерть с потерей сознания или острым состоянием, которое требует скорой врачебной помощи. В состоянии шока, вызванного болезнью, близкие не всегда могут правильно интерпретировать физическое состояние больного.
Если человек находился на лечении в больнице, то о его смерти родственников оповестят сотрудники медицинского учреждения. Больница самостоятельно сообщит близким усопшего, куда необходимо явиться для соблюдения всех формальностей. Далее рассмотрим отдельные случаи, если близкий человек или родственник умер от рака в больнице или дома.
Человек умер от рака в больнице
Смерть человека в медицинском учреждении, к сожалению, - это рядовая ситуация. Согласно закону, она приравнивается к страховому случаю, а поэтому заботу о хранении и умывании тела берут на себя сотрудники больницы. Усопшего переносят в патологоанатомическое отделение для проведения дальнейших обследований или в морг. Далее проводится посмертное вскрытие для составления эпикриза. Однако родственники могут отказаться от этой процедуры.
После того, как пришло известие от сотрудников больницы о смерти близкого от рака, следует подготовить следующие вещи:
- Элементы нижнего белья, без ярких цветов, достаточно плотного и прочного материала.
- Одежду для захоронения. У мужчин, как правило, - рубашка с галстуком, строгие брюки классического покроя. Если умерла от рака женщина – платье, не вызывающее, прикрывающее щиколотки. Однако, допускается использования и другой одежды, на усмотрение родственников.
- Предметы гигиены для подготовки тела к захоронению – бритвенный станок, одноразовая расческа, кусок мыла, компактное полотенце.
- Парфюмерия, по желанию близких.
- Головной убор, если того требуют религиозные убеждения усопшего.
Все вещи передаются сотрудникам медицинского учреждения, которые берут на себя обязательство подготовки тела к захоронению. Однако, в некоторых случаях может потребоваться оплата дополнительных услуг, например, посмертный макияж усопшего. Если человек умер от рака вне стен дома, то также нужно забрать все его личные вещи, которые хранятся в том отделении, где он скончался.
Близкие покойного могут самостоятельно уточнить наиболее удобную дату и время выдачи тела. Важно, чтобы срок не превышал 7 суток со дня кончины. Если нет возможности забрать покойного в течение недели, то хранение тела может быть продлено до 14 дней.
Чтобы забрать тело из морга потребуется собрать ряд следующих документов:
- Свидетельство о смерти человека, которое оформляется в органах записи актов гражданского состояния.
- Паспорт человека, ответственного за захоронение усопшего.
- Квитанция об оплате посмертных услуг патологоанатомического учреждения.
- Договор на похоронные услуги или бумага, подтверждающая их оплату.
- Посмертное заключение (эпикриз), выдающийся работниками морга.
В государственных инстанциях нужно получить свидетельство о смерти и справку, заполненную по форме №33, которая предполагает получение специальных пособий или компенсаций на захоронение. Необходимо обратиться в ЗАГС или МФЦ, предъявить врачебное заключение, выданное в морге, после чего сотрудники гос. органов оформят гербовое свидетельство о смерти человека.
Человек умер от рака дома
При кончине человека дома, близким в первую очередь необходимо вызвать медицинскую службу – скорую, а также полицию. Перед этим потребуется собрать документы усопшего: паспорт, полис, а также удостоверение личности родственника, обнаружившего тело. Если больного отправили умирать от рака дома, то потребуется его медицинская карта и аналогичные документы.